 发病机制
发病机制
发病机制:根据瘤细胞在汗腺的发生位置,有大汗腺癌和小汗腺癌之分。
1.大汗腺癌(carci
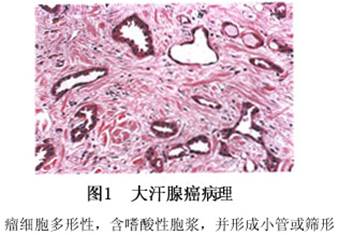
noma of large sweat gland) 系发生于大汗腺处,常为实质性、浸润性和转移性的恶性肿瘤。根据组织病理特点分为5型:
(1)未分化型:有两种癌细胞,一种胞浆透明或染淡伊红色,呈小多边形或卵圆形;另一种胞浆染深伊红色,呈梭形。癌细胞有明显异型,排列成条索状或斑块状,有形成腺体倾向,不见PAS染色阳性物质(图1)。
(2)分化型:亦有两种,同未分化型,但胞浆淡染的细胞较大,呈大多边形或立方形。癌细胞相互交织,呈结节状排列,倾向于形成腺腔或囊腔。部分癌细胞内含有PAS染色阳性物质。
(3)腺型:由立方形或柱状上皮细胞组成,形成腺腔。腺上皮细胞和腺腔内均见PAS染色阳性物质。
(4)黏液表皮样型:由不典型鳞状细胞巢及含有透明黏液或富于颗粒的柱状细胞组成。
2.小汗腺癌(carci
noma of eccrine gland) 系发生于小汗腺处,常为实质性的、具有浸润性的恶性肿瘤。依其组织病理特点分为四型:
(1)汗管样小汗腺癌(syringoid eccrine carci
noma):瘤细胞累及整个真皮甚至皮下组织,有开口于皮面的扩大导管腔隙,与棘层肥厚或疣状增生的表皮相连。内有彼此相连的导管腺样囊状结构,并可见角质囊肿。瘤细胞大小不一,核深染。分裂象易见。间质内血管丰富或纤维化甚至呈软骨样。电镜示腺囊腔的内衬上皮可有已角化或导管细胞,另见分泌细胞。
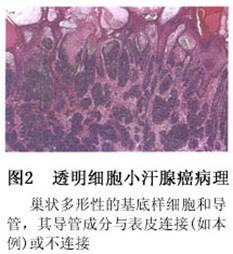
(2)透明细胞小汗腺癌(clear cell eccrine gland carci
noma):又称恶性透明细胞汗腺瘤(malignant clear cell hidroade
noma)、透明细胞汗腺癌(clear cell hidroadenocarci
noma)、恶性透明细胞末端汗管瘤(malignant terminal clear cell hidroade
noma),由良性透明汗腺细胞癌变而来。组织病理示:其肿瘤细胞侵入周围组织,边界不清楚。瘤内见实质性、腺样和导管囊性区域和瘤透明细胞和不典型细胞(图2)。
(3)黏液性小汗腺癌(mucinous eccrine carcinoma):瘤实质为小基底样细胞组成的小巢或腺样结构。导管和微小囊状结构除大小和形状不一外,似小汗腺。细胞明显不典型,彼此融合或由硬化胶原隔开。胞核深染,偶见核分裂象。间质有明显黏液坑是其特点。
(4)小汗腺腺癌(eccrine adenocarci
noma):系典型小汗腺癌,生长快,高度转移。组织病理示同一瘤内除见实质性、导管、基底样细胞和鳞状细胞样团块外,主要为腺囊性结构、瘤细胞特别是透明细胞内有小汗腺型酶和糖原。因此,PAS染色有助于区别富有细胞性小汗腺癌与转移性腺癌。
 临床表现
临床表现
临床表现:
1.大汗腺癌 男女皆可患病,多见于腋下、乳晕和会阴部,男性乳房、头皮、眼睑等部位也可发生。常单发,偶或多发,质硬,直径多在2cm以上,可达20cm或更大,常与表面皮肤粘连,表面肤色正常或略红。有时有毛细血管扩张,可破溃成菜花状。增长缓慢,但可突然增大。切除后易复发,常有区域性淋巴结转移。
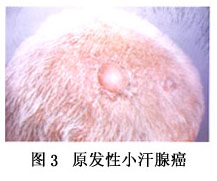
2.小汗腺癌 好发于头皮和面部(如眼睑)、肢体(如手、足部),常为单个,表现为浸润性斑块,在头皮可引起秃发。除黏液性小汗腺癌外,其他各型均生长快,具有高度转移性(图3)。
 治疗
治疗
治疗:
1.手术切除 仍是目前的主要治疗。手术范围须距癌肿3~5cm,切开皮肤后再潜行分离皮片2~3cm,作广泛切除,视基底癌肿的浸润程度而决定切除范围,通常应将受累组织一并切除,并作区域性淋巴结消除术。如癌肿位于肢体而广泛切除又难以彻底进行时,可考虑截肢术。
2.放射治疗 此癌一般对放射治疗不敏感,但对不适宜手术的患者可试用。
3.化学治疗 动脉插管注射抗癌药物如
亚胺醌、
塞替派、氮芥等,有时可使局部癌肿缩小。当癌肿已发生转移则进行化学治疗。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制
 临床表现
临床表现
 并发症
并发症
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 诊断
诊断
 治疗
治疗
 预后
预后
 预防
预防